Revisão médica: Dr. Alexandre Amato — CRM-SP 108651 · Última atualização: 20 de abril de 2026
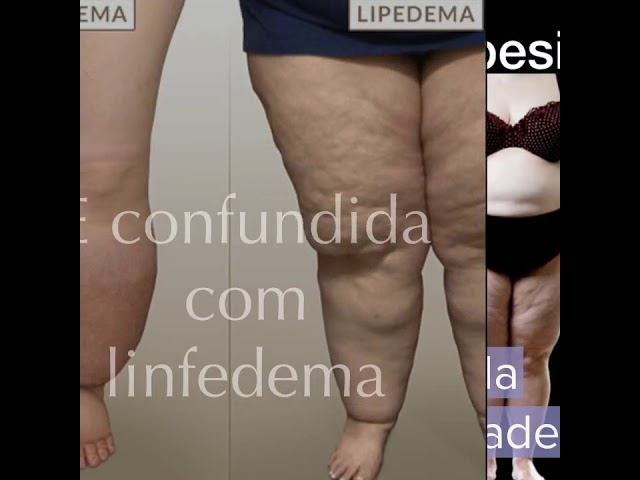
Lipedema é uma doença crônica caracterizada pelo acúmulo anormal e doloroso de gordura subcutânea, principalmente nos membros inferiores e, em alguns casos, nos braços. Atinge quase exclusivamente mulheres, é frequentemente confundida com obesidade ou linfedema, e não responde a dietas ou exercícios convencionais.
Índice
- Características clínicas
- Fatores de risco e causas
- Diagnóstico e tratamento
- O que ainda não se sabe
- Perguntas frequentes
- Referências
Características clínicas
Distribuição da gordura: ocorre de forma simétrica nas pernas e/ou braços, poupando mãos e pés, o que ajuda a diferenciar do linfedema [1] [2] [3] [4] [5] [6].
Sintomas: dor, sensibilidade ao toque, tendência a hematomas, inchaço, sensação de peso e, em estágios avançados, deformidade dos membros [1] [2] [7] [8] [9].
Impacto psicológico: pode causar sofrimento emocional, depressão e isolamento social devido à aparência e dor persistente [1] [10] [2] [8].
Fatores de risco e causas
Predomínio feminino: quase exclusiva em mulheres, geralmente surgindo na puberdade, gravidez ou menopausa, sugerindo influência hormonal [11] [12] [13] [6].
Genética: forte componente hereditário, com padrão de herança dominante ligado ao sexo [10] [6].
Distinção de outras doenças: lipedema é diferente de obesidade (não melhora com emagrecimento) e de linfedema (não há edema em mãos/pés) [14] [2] [3] [5] [6].
Diagnóstico e tratamento
| Aspecto | Detalhes | Referências |
|---|---|---|
| Diagnóstico | Clínico, baseado em história e exame físico | [1] [15] [2] [3] [5] |
| Tratamento conservador | Fisioterapia descongestiva, suporte linfático, compressão elástica | [14] [2] [13] |
| Tratamento cirúrgico | Lipoaspiração específica para lipedema | [1] [7] [16] |
| Dieta/exercício | Pouco efeito sobre a gordura do lipedema | [1] [10] [2] [13] |
O que ainda não se sabe
A fisiopatologia exata é desconhecida, mas envolve fatores hormonais, genéticos, inflamação e alterações vasculares [10] [17] [12] [18] [19]. Não há cura definitiva; o tratamento visa aliviar sintomas e melhorar a qualidade de vida [1] [7] [13] [16].
Em resumo, o lipedema é uma doença distinta, subdiagnosticada e de grande impacto físico e emocional, exigindo maior conscientização e diagnóstico precoce para manejo adequado.
Perguntas frequentes
Lipedema tem cura?
Não há cura definitiva para o lipedema. O tratamento foca em aliviar sintomas, reduzir progressão e melhorar qualidade de vida — incluindo compressão elástica, fisioterapia descongestiva, alimentação anti-inflamatória e, em casos selecionados, lipoaspiração específica para lipedema. Leia mais sobre o tema.
Qual a diferença entre lipedema, linfedema e obesidade?
Lipedema poupa mãos e pés, é simétrico, doloroso e não responde a dieta. Linfedema gera edema (inchaço) que inclui mãos ou pés. Obesidade é acúmulo generalizado de gordura que responde a dieta e exercício. Veja a comparação detalhada.
Como saber se tenho lipedema?
Os sinais mais frequentes são pernas desproporcionalmente maiores que o tronco, dor à palpação, facilidade para hematomas e resistência à perda de peso nas pernas. O diagnóstico é clínico, feito por médico especializado. Checklist completo.
Quais são os sintomas do lipedema?
Os principais sintomas são acúmulo simétrico de gordura em pernas e/ou braços, dor, sensibilidade ao toque, tendência a hematomas, sensação de peso e inchaço que piora no fim do dia. Sintomas detalhados por estágio.
Lipoaspiração é recomendada para tratar o lipedema?
Lipoaspiração específica para lipedema (com técnica preservadora do sistema linfático) é indicada em estágios avançados ou refratários ao tratamento conservador, e traz benefícios comprovados de redução da dor e da progressão. Entenda quando é indicada.
Referências
- Buso, G., Depairon, M., Tomson, D., Raffoul, W., Vettor, R., & Mazzolai, L. Lipedema: A Call to Action!. Obesity (Silver Spring, Md.). 2019; 27. doi:10.1002/oby.22597
- Buck, D., & Herbst, K. Lipedema: A Relatively Common Disease with Extremely Common Misconceptions. Plastic and Reconstructive Surgery Global Open. 2016; 4. doi:10.1097/GOX.0000000000001043
- Harnanan, D., Pran, L., Harnarayan, P., & Naraynsingh, V. Lipedema. Approach to Lower Limb Oedema. 2022. doi:10.1007/978-981-16-6206-5_21
- Jandali, Z., Merwart, B., & Jiga, L. The Lipedema. Lipedema. 2022. doi:10.1007/978-3-030-86717-1_1
- Mortada, H., Alhithlool, A., AlBattal, N., Shetty, R., Al-Mekhlafi, G., Hong, J., & Alshomer, F. Lipedema: Clinical Features, Diagnosis, and Management. Archives of Plastic Surgery. 2024; 52. doi:10.1055/a-2530-5875
- Child, A., Gordon, K., Sharpe, P., Brice, G., Ostergaard, P., Jeffery, S., & Mortimer, P. Lipedema: An inherited condition. American Journal of Medical Genetics Part A. 2010; 152A. doi:10.1002/ajmg.a.33313
- Aksoy, H., Karadağ, A., & Wollina, U. Cause and management of lipedema‐associated pain. Dermatologic Therapy. 2020; 34. doi:10.1111/dth.14364
- La Torre, Y., Wadeea, R., Rosas, V., & Herbst, K. Lipedema: friend and foe. Hormone Molecular Biology and Clinical Investigation. 2018; 33. doi:10.1515/hmbci-2017-0076
- Chakraborty, A., Crescenzi, R., Usman, T., Reyna, A., Garza, M., Al-Ghadban, S., Herbst, K., Donahue, P., & Rutkowski, J. Indications of Peripheral Pain, Dermal Hypersensitivity, and Neurogenic Inflammation in Patients with Lipedema. International Journal of Molecular Sciences. 2022; 23. doi:10.3390/ijms231810313
- Poojari, A., Dev, K., & Rabiee, A. Lipedema: Insights into Morphology, Pathophysiology, and Challenges. Biomedicines. 2022; 10. doi:10.3390/biomedicines10123081
- Wollina, U. Lipedema—An update. Dermatologic Therapy. 2018; 32. doi:10.1111/dth.12805
- Katzer, K., Hill, J., McIver, K., & Foster, M. Lipedema and the Potential Role of Estrogen in Excessive Adipose Tissue Accumulation. International Journal of Molecular Sciences. 2021; 22. doi:10.3390/ijms222111720
- Herbst, K., Kahn, L., Iker, E., Ehrlich, C., Wright, T., McHutchison, L., Schwartz, J., Sleigh, M., Donahue, P., Lisson, K., Faris, T., Miller, J., Lontok, E., Schwartz, M., Dean, S., Bartholomew, J., Armour, P., Correa-Perez, M., Pennings, N., Wallace, E., & Larson, E. Standard of care for lipedema in the United States. Phlebology. 2021; 36. doi:10.1177/02683555211015887
- Okhovat, J., & Alavi, A. Lipedema. The International Journal of Lower Extremity Wounds. 2015; 14. doi:10.1177/1534734614554284
- Van La Parra, R., Deconinck, C., Pirson, G., Servaes, M., & Fosseprez, P. Lipedema: What we don’t know. Journal of plastic, reconstructive & aesthetic surgery. 2023; 84. doi:10.1016/j.bjps.2023.05.056
- Sandhofer, M., Hanke, C., Habbema, L., Podda, M., Rapprich, S., Schmeller, W., Herbst, K., et al. Prevention of Progression of Lipedema With Liposuction Using Tumescent Local Anesthesia; Results of an International Consensus Conference. Dermatologic Surgery. 2020. doi:10.1097/DSS.0000000000002019
- Grewal, T., Kempa, S., & Buechler, C. Lipedema: A Disease Triggered by M2 Polarized Macrophages?. Biomedicines. 2025; 13. doi:10.3390/biomedicines13030561
- Felmerer, G., Stylianaki, A., Hägerling, R., Wang, A., Ströbel, P., Hollmén, M., Lindenblatt, N., & Gousopoulos, E. Adipose Tissue Hypertrophy, An Aberrant Biochemical Profile and Distinct Gene Expression in Lipedema. The Journal of Surgical Research. 2020; 253. doi:10.1016/j.jss.2020.03.055
- Ernst, A., Bauer, H., Steiner, M., Malfertheiner, A., & Lipp, A. Lipedema Research—Quo Vadis?. Journal of Personalized Medicine. 2022; 13. doi:10.3390/jpm13010098
Autor e revisor médico: Dr. Alexandre Amato — CRM-SP 108651. Cirurgião vascular, fundador da Associação Brasileira de Lipedema (ABL) e autor de publicações científicas sobre lipedema e cirurgia vascular.
Última atualização: 20 de abril de 2026.